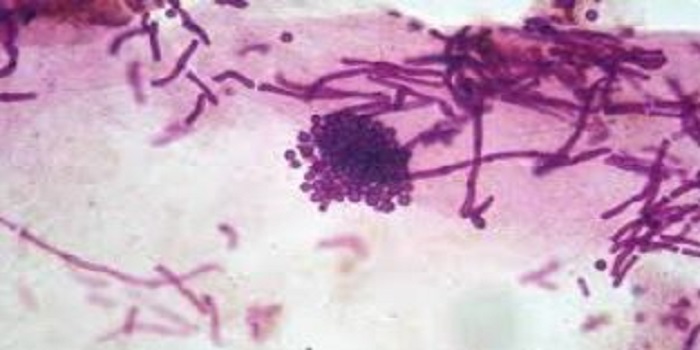
تا به حال هفت نوع از جنس مالاسزیا شناخته شده است که به جز یک نوع آن، بقیه به عنوان فلور طبیعی مخمر پوست انسان هستند و تحت شرایطی باعث ایجاد یا تشدید یازده بیماری پوستی می گردند. یکی از عوارض تجویز استروئید های سیستمیک و موضعی (کورتون) بروز ضایعات آکنه استروئیدی است. در ادامه با دکتر مهناز شکروی همراه باشید تا در مورد قارچ مالاسزیا اطلاعاتی را کسب نمایید .
مالاسزیا چیست ؟
مالاسزیا (Psoriasis and Malassezia) شبه مخمری است که به صورت فلور نرمال در بدن خصوصاً در نواحی مانند سینه، پشت، سر و بازو که غدد سباسه به فراوانی وجود دارند، دیده می شود. نقش این قارچ در ایجاد بیماری هایی مانند پیتریازیس ورسیکالر، درماتیت سبورئیک، درماتیت آتوپیک و پاپیلوماتوز شناخته شده است.
به نظر می رسد مالاسزیا در القای مكانیسم های ایمنی شروع كننده پسوریازیس پوست سر نیز نقش آغاز كننده ای داشته باشد؛ بر اساس نتایج این مطالعات به نظر می رسد مالاسزیا در پاتوژنز پسوریازس بسیار با اهمیت باشند. این عوامل می توانند از طریق فعال سازی مونوسیت ها و سلول های T توسط سوپر آنتی ژن ها و ترشح سموم مختلف باعث تشدید پسوریازیس شوند.
نامهای مختلف گونههای قارچ مالاسزیا به شرح زیر است:
• dermatis
• equi
•مالاسزیا فور فور
• globosa
• obtusa
• pachydermatis
• restricta
• slooffiae
• sympodialis
• ovalis (که به نام Pityrosporum ovale نیز شناخته میشود(
علت عفونت مالاسزیا
گونههای مالاسزیا روی پوست حدود 90% از افراد بزرگسال بدون ایجاد هیچ گونه آسیبی زندگی میکنند اما ممکن است سیستم ایمنی بدن، این مخمر را سرکوب کند و باعث تکثیر مالاسزیا و ابتلا به بیماری شود. معمولا پاسخهای التهابی جزیی از عوارض ابتلا به این بیماری است. اگر هر دو بیماری مالاسزیا و درماتیت با هم برای فرد پیش بیایند؛ این احتمال وجود دارد که متابولیتهای محرک مخمرها عامل ابتلا به این بیماریها باشند (اسیدهای چرب آزاد از تریگلیسیرید تجزیه میشوند(
عوامل زمینهساز ابتلا به بیماریهای پوستی مالاسزیا شامل موارد زیر هستند:
• رطوبت
• تعریق (به همین دلیل احتمال بیشتری وجود دارد که افراد در مناطق گرمسیری به بیماری ﭘﯿﺘﺮﯾﺎزﯾﺲ ورﺳﯿﮑﺎﻟﺮ مبتلا شوند)
• پوست چرب (چربی غیرمعمول پوست) : به همین دلیل احتمال بیشتری وجود دارد که قسمتهای بالایی بدن، صورت و پوست سر دچار این بیماری شوند.
• جوش و مصرف داروهای آنتیبیوتیک خوراکی مانند تتراسایکلین برای درمان آنها
• کمبود ایمنی در بدن (مثل ابتلا به عفونت HIV)، کورتیکواستروئیدهای بدنی یا مصرف برخی داروها که منجر به سرکوب سیستم ایمنی بدن میشود.
این مخمرها عوامل شیمیایی تولید میکنند که میزان رنگدانههای پوست را کاهش داده و لکههای سفیدی روی آن ایجاد میکنند. آزلاییک اسید، پیتریاسیترین و مالاسزین از جمله این عوامل شیمیایی هستند. تجویز آزلائیک اسید روش مناسبی برای درمان اختلالهایی چون جوش و روزاسه است.
ممکن است مالاسزیا در معرض نور ماوراء بنفش شبنما شود. این حالت به دلیل عامل شیمیایی دیگری به نام پیتریالاکتون رخ میدهد.
عوارض عفونت قارچی مالاسزیا
از جمله بیماریهای پوستی که میتوانند به دلیل ابتلا به مالاسزیا ایجاد یا تشدید شوند، شامل موارد زیر است:
• پیتیریازیس ورسیکالر: در بیشتر موارد عامل ابتلا به این بیماری انواع globosa، M. sympodialis و M. furfur هستند.
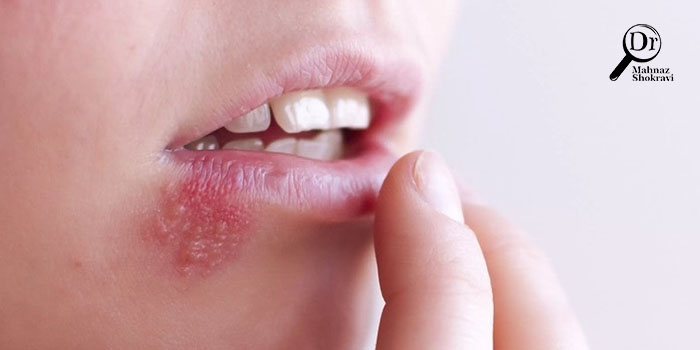
• آکنه استروئیدی
• جوش زیر پوستی: چنین اختلالی در نتیجه رشد مخمر در فولیکولهای ملتهب مو ایجاد میشود.
• پوستولیت در نوزادان: این بیماری با بروز جوشهای چرکی روی پوست کودکان کمسنوسال همراه است و به آکنه نوزادی شباهت دارد.
• درماتیت سبورهای، شوره سر، پسوریازیس پوست سر و پسوریازیس صورت. در بیشتر موارد، عامل ابتلا به این بیماریها دو گونه restricta و M. globosa هستند
• ابتلا به برخی درماتیتهای آتوپیک صورت: در این اختلال احتمالا آنتیبادیهای IgE خاصی با مالاسزیا و تست پریک مثبت اندامها مقابله میکنند.
• پاپیلوماز همگرا و مشبک: ممکن است فرد در برخی موارد به پاپیلوماز همگرا و مشبک مبتلا شود. چنین اختلالی بیشتر برای دختران نوجوان پیش میآید و معمولا میتوان روی سینه، کمر و گردن آنها جوشهای رنگدانهدار مشاهده کرد.
• ابتلا به پیتیروسپوروزیس تهاجمی در افراد مبتلا به بیماریهای کمبود ایمنی (موردی نادر)
تينه آ ورسيکالر
نوعي عفونت قارچي مزمن و سطحي پوست است كه بصورت لكههاي نامنظم و پوستهدار ظاهر ميشود. اين ضايعات ممكن است مجزا و يا به هم پيوسته باشند. بيماري معمولاً قسمتهاي فوقاني تنه، بازوها و شكم را مبتلا ميسازد. نواحي ديگر بدن مانند زيربغل،كشاله ران، زانو، ساعد و اندامهاي تناسلي نيز بطور نادر درگير ميشوند.
این بیماری تنها از جنبه زیبایی حائز اهمیت است. ضایعات بصورت لکه های پوسته دار قهوه ای بویژه در تنه، گردن و بازو تظاهر می کند. در مناطق گرمسیری ضایعات بیشتر در صورت مشاهده می شود.
در پوست روشن نواحی درگیر تیره تر از پوست سالم است، ابتدا ضایعات به رنگ صورتی روشن بوده و به مرور زمان به رنگ قهوه ای کم رنگ تبدیل می شوند. در پوست تیره ضایعات بی رنگ یا روشن تر دیده می شود. شکل ضایعات متنوع است و این موضوع به ضخامت پوست، شدت بیماری، واکنشهای التهابی پوست و بویژه میزان تماس با نور خورشید بستگی دارد. علایم بیماری در تماس با نور خورشید و رطوبت تشدید می یابد.
فوليكوليت
اين بيماري بصورت پاپولهاي فوليكولي بر روي پشت، بازوها، گردن و ندرتاً صورت كه اغلب با خارش همراه است، مشاهده ميشود.
در اين عارضه بدنبال حضور عوامل و فاكتورهاي مستعدكننده و با رشد فراوان مخمر در فوليكولهاي مو و انسداد موضعي ممكن است نقش مهمي در ايجاد فوليكوليت داشته باشد. بيماري در آب و هواي گرمسيري معمول است. در افراد مصرفكنندة كورتيكواستروئيدها و داروهاي سركوب كنندة ايمني و بيماران ايدزي اين بيماري ديده ميشود. فاكتورهاي متعددي نظير تعريق، سن، جنس، نژاد، شغل و مصرف كرم ميتواند در ايجاد بيماري دخيل باشد.
ضايعات تيپيك پاپولها و پوستولهاي فوليكولي كوچك هستند كه با خارش همراه بوده و توزيع آنها بر روي بالا تنه مشخص است و فقدان كومدون سبب افتراق آن از آكنه ميگردد.
تشخيص براساس تظاهرات كلينيكي پاپولها و پوستولهاي خارشدار، ميكروسكوپي مستقيم، كشت و هيستوپاتولوژي و همچنين تأثير داروهاي ضدقارچي ميباشد. در بيشتر موارد به درمان موضعي ضدقارچي بخوبي پاسخ ميدهد. در ضايعات گسترده و يا در مواردي كه به درمان موضعي پاسخ نميدهند ممكن است كتوكونازول خوراكي، تريازول، فلوكونازول يا ايتراكونازول اثرات متغيري داشته باشند.
كلونيزاسيون مالاسزيا در فوليكولهاي مو غيرطبيعي نيست، بنابراين حضور اين قارچ در فوليكول نميتواند دليل بر بيماري باشد مگر اينكه مطالعات كمّي افزايش رشد مخمر و همچنين كاهش تراكم باكتريهاي جلدي را مشخص سازند.
اين بيماري بيشتر در افرادي مشاهده ميشود كه داروهاي آنتيباكتريال مصرف ميكنند، بدين ترتيب فلور باكتريايي پوست از بين رفته و از طرفي دفاع ايمني سلول بدن را تضعيف ميسازد. عوامل ديگري مانند گرما، تعريق، سن، جنس، نژاد، شغل، مصرف روغن يا كرمهاي چرب، مصرف كورتيكواستروئيدها و اختلالات سيستم ايمني را نيز ميتوان در ايجاد اين بيماري مؤثر دانست.
درماتيت سبوره
بیماری مزمن و عود کننده پوسته دار در ناحیه سر، صورت و تنه است. 2 تا 5 درصد مردم به این بیماری مبتلا می شوند و شیوع آن در مردان بیشتر از زنان است.
شيوع بالاي درماتيت سبوره در بيماران نقص ايمني وابستگي بين مالاسزيا و سيستم ايمني را با اهميت ميسازد. در بيماران HIV مثبت، پاركينسون، مالتيپل اسلكروز و ضربة مغزي و حتي بيماران افسرده شيوع درماتيت سبوره افزايش مييابد. ملايمترين شكل بيماري دندروف است.
ضايعات بر روي سر، ابرو، گونهها، گوشها، كتف، جناغ، زيربغل و كشاله ران ظاهر ميگردد. و رنگ آنها قرمز با پوستههاي چرب است و با حالت شاخي شدن پوست ناشي از عفونت هاي باكتريايي ثانويه و اوتيت گوش خارجي اشتباه ميشوند. بيماري در آب و هواي معتدل در طي فصول گرم و در وضعيت استرس فيزيكي، يائسگي بيشتر ظاهر ميشود.
تظاهرات بالینی و پراکندگی ضایعات کاملاً تیپیک بوده و نیازی به انجام آزمایشهای قارچ شناسی نمی باشد. آزولهای موضعی و کورتیکوستروئیدها در بهبود بیماری مؤثر هستند، شامپوی کتوکونازول دو بار در هفته بمدت 2 تا 4 هفته در درمان درماتیت سبوره و دندروف مؤثر است. پس از درمان استعمال متناوب 1 یا 2 هفته ای دارو از عود مجدد بیماری جلوگیری می کند. درصورت عدم پاسخگویی به درمان های موضعی از کتوکونازول خوراکی استفاده می شود.
درماتيت آتوپيك
يك بيماري التهابي مزمن پوست است كه با سطح بالاي IgE توتال و IgE اختصاص عليه آلرژنها و واكنشهاي تيپ I با بسياري از آلرژنها همراه است.
نقش بيماريزايي مالاسزيا فورفور در درماتيت آتوپيك با شيوع بالاي واكنش پوستي تيپ I)40 تا 65 درصد) و حضور IgE عليه مالاسزيا فورفور در سرم بيماران مشخص ميگردد. حدود 78 درصد بيماران آتوپيك با عصارة پروتئيني مالاسزيا تست پوستي مثبت دارند. عصارة پيتيروسپوروم اوال توليد اينترلوكين 4 و اينترلوكين 10 و ساخت IgE را در بيماران مبتلا به درماتيت آتوپيك افزايش ميدهد. در بين هفت گونه مالاسزيا دو گونه مالاسزيا گلوبوزا و مالاسزيا رستريكتا متداولترين ايزولههاي مرتبط با درماتيت آتوپيك می باشند. در يك مطالعه بسياري از بيماران مبتلا به درماتيت آتوپيک با استفاده از كتوكونازول خوراكي بهبود يافته اند.
بيماری سيستميک
بيشترين موارد عفونتهاي سيستميك در نوزادان و افرادي كه دچار اختلالات سيستم ايمنی هستند و از طريق كاتترهاي وريدي امولسيونهاي چربي داخل رگي دريافت ميكنند، مشاهده شده است.
اين قارچ از مايع صفاقی بيماران مبتلا به پريتونيتها كه مدت طولاني در معرض دياليز صفاقي بودهاند جدا شده است. در اين نوع بيماري اپيدرم پوست بيمار را ميتوان بعنوان منبع عفونت در نظر گرفت.
فانگمی مالاسزیا در نوزادان معمولاً بصورت تب، همراه یا بدون اختلال تنفسی و برادیکاردی تظاهر می کند. پنومونی بینابینی و ترومبوسیتوپنی جزو یافته های متداول بالینی است. تب، نارسایی تنفسی همراه یا بدون تنگی نفس شایعترین علائم بالینی بیماریهای احشایی می باشد. تغذیه ضعیف و بزرگی کبد و طحال جزو علائم غیر معمول بیماری است. هیچگونه علامتی از عفونت در محل تزریق کاتتر و یا جوشهای پوستی در نوزادان مبتلا به عفونت احشایی مالاسزیایی مشاهده نمی شود.
گزارشهای محدودی از مالاسزیا فورفور مرتبط با کاتترا آلوده در بزرگسالان مبتلا به بیماریهای زمینه ای موجود است. همه بیماران سابقه استفاده از کاتتر وریدی و دریافت مکمل چربی را دارند. تب جزو پایدارترین علائم بالینی می باشد. اختلال در عملکرد قلب و دستگاه تنفسی از بارزترین تغییرات پاتوژیکی در بیماریهای احشایی مالاسزیا به حساب می آید. این علایم عبارتند از؛ ترومبوز قارچی نزدیک کاتتر، درگیری آندوکارد، واسکولیت عروقی، التهاب آلوئولی و التهاب برونش.
جهت تشخيص عفونتهاي سيستميك ميتوان با تهيه نمونه از خون موجود در كاتتر به جستجوي سلولهاي مخمري پرداخت. تشخيص قطعي بوسيله كشت خون اخذ شده از كاتتر محرز می شود. آمفوترسين B و ميكونازول معمولاً براي درمان عفونتهاي سيستميك مالاسزيا استفاده ميشوند.
پسوريازيس
نقش مالاسزيا در بيماري پسوريازيس هنوز روشن نشده است ولی گزارشهاي متعددي در رابطه با ارتباط اين مخمر چربي دوست و گسترش ضايعات پسوريازيس مطرح شده است. دلايلي وجود دارد كه پسوريازيس اصولاً يك بيماري پوستي با واسطة سلولهاي T است. اطلاعات اندكي در رابطه با تحريك اوليه كه منجر به فعاليتهاي غيرطبيعي سلولهاي T ميشود وجود دارد. عفونتهاي استرپتوكوكي ميتواند محركي براي پسوريازيس باشد و امكان آزاد سازي توكسينهاي سوپرآنتيژنيك باكتريال وجود دارد. لمفوسيتهاي اختصاصي استرپتوكوكهاي گروه A در ضايعات پسوريازيس يافت شده است. همچنين سلولهاي T با واكنشهاي مختلف به انواع مورفولوژيكي مخمرهاي مالاسزيايي در ضايعات پسوريازيس يافت شده، اما براي بيماري اختصاصي نبودهاند. تأثيرمثبت مصرف موضعي يا خوراکي كتوكونازول و در پي آن كاهش مخمرها نشان ميدهد كه مخمرهاي مالاسزيا ممكن است تحريك آنتيژنی ديگري در پسوريازيس باشند.
ايزوله كردن مخمرهاي مالاسزيايي در ضايعات پسوريازيس به تنهايي نميتواند دليل بر پاتوژن بودن آن باشد اما نقش آنها را در شدت و گسترش ضايعات نميتوان ناديده گرفت.
از بین بردن قارچ مالاسزیا
به طور کلی میتوان با مصرف داروهای ضد قارچی خوراکی یا موضعی مانند شامپوی کتوکنازول و فلوکونازول خوراکی، عفونتهای مالاسزیا را درمان کرد. همچنین امکان درمان درماتیت سبورهای با مصرف استروئیدهای موضعی وجود دارد.
اگر مالاسزیا منجر به شوره سر شود، افراد همچنین می توانند با استفاده از داروهای طبیعی زیر ، شوره سر ناشی از مالاسزیا را در خانه کنترل کنند :
• روغن درخت چای
• روغن علف لیمو
• ژل آلوئه ورا
• اسیدهای چرب امگا 3
• آسپرین
• جوش شیرین
• فلز روی
• روغن نارگیل
ارائه این مقاله از وبسایت دکتر مهناز شکروی به شما کمک کرد که اطلاعاتی را در مورد "قارچ مالاسزیا" کسب نمایید چنانچه سوالی برایتان پیش آمده می توانید در بخش «تماس با ما» از دکتر مهناز شکروی بپرسید .